Disons que dans ce sens c'est hyper spécial comme logique.
C'est un peu comme si tu disais à chaque épidémie de grippe, que bon tu finiras par l'avoir donc c'est illusoire de penser qu'on peut faire quelque chose et qu'on ne peut que lisser la courbe. Ou encore ne te lave pas les mains, tu finiras par avoir la gastro dans ta vie de toute façon.
Affichage des résultats 4 411 à 4 440 sur 6041
-
01/07/2022, 18h50 #4411"Les faits sont têtus."
-
01/07/2022, 20h36 #4412
Ben ... c'est effectivement ce qu'on faisait avant 2019 pour la gastro et la grippe. Faut le COVID pour prendre conscience que se laver les mains régulièrement et rester chez soi quand on a des symptômes grippaux devrait être la norme.
je dis pas que c'est le plus malin des calculs, mais disons que le "vivre avec" ça tend quand même un peu vers cette banalisation, aussi.
et manifestement, c'est notre choix de société vis à vis du COVID à beaucoup de points de vue. (depuis qu'on a des vaccins en tout cas)
Et si on prend la question des maladies chroniques, j'en avais déjà parlé, mais si on regarde toutes celles qui existent déjà, qui coûtent chères collectivement, qui empoisonnent la vie, etc ... on constate aussi qu'on fait des choix de sociétés qui préfèrent accepter ces coûts et désagréments là plutôt que de changer en profondeur des habitudes de production/consommation qui favorisent ces maladies.
-
01/07/2022, 20h39 #4413
C'est pourtant le cas, si tu as peur d'avoir le COVID ca revient a avoir peur de chopper la grippe, tu peux passer au travers 2 ans mais un moment tu va l'avoir.
Maintenant que la maladie est devenue Endemique et qu'elle a des reservoirs animaux, on devrait tous la chopper 1 fois tous les 2 ans en moyenne, et ce sera de moins en moins grave
Et d'ailleurs faut rappeler que la grippe est une maladie sérieuse pour les gens fragiles et que personne n'aime l'attraper, mais on se masque pas pour autant et on en fait pas des tonnes.
Disons que le COVID devient de plus en plus comparable a la grippe, c'est toujours plus mortels et ca laisse plus de sequelles, mais c'est plus la maladie de 2020 non plus, peut etre que dans quelques variants on arrivera a quelque chose de suffisamment inoffensif pour ne plus en parlerGrand maître du lien affilié
-
01/07/2022, 21h11 #4414
-
01/07/2022, 22h00 #4415
https://www.publicsenat.fr/article/p...e-estivale-a-l
L'article est intéréssant. La photo aussi.
Avez-vous envie d'être à la place de la patiente installée sur un bar dans un couloir et à qui on n'a pas trouvé de chambre ?
-
01/07/2022, 22h17 #4416
On cherche de fausses solutions en faisant semblant de ne pas voir le principal problème, le manque de personnel.
ZzZzZzZzZz
-
01/07/2022, 23h01 #4417
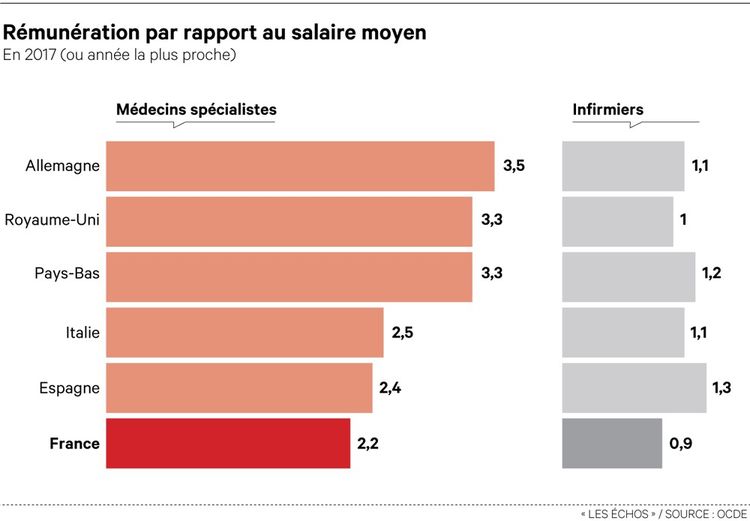
Legende : taux de personnel autre que medical ou paramedical et source
 Grand maître du lien affilié
Grand maître du lien affilié
-
01/07/2022, 23h13 #4418
Même si ça peux montrer un certain poids de la bureaucratie, je ne pense pas que le problème soit qu'il y est trop de personnel mais bien qu'il n'y en ai pas assez. Peut t'être que l'origine de ce pourcentage viens du fait qu'il n'y ai pas assez de personnel soignant par rapport à nos voisins européens et que ça fasse remonter en pourcentage les emplois supports? (qui ne sont pas forcément inutiles?)
-
01/07/2022, 23h21 #4419
Faut lire la source :
ce n’est pas de personnel soignant, que manquent les hôpitaux français qui en comptent 765 000, 25 000 de plus qu’en Allemagne malgré sa plus forte population.Selon l’OCDE toujours, dans les hôpitaux français, 405 600 personnes (ETP) œuvrent à des tâches autres que médicales, soit 54% de plus qu’en Allemagne, dont la population est pourtant près de 25% supérieure à celle de la France.
Et le taux de depense par rapport au PIB est aussi plus eleve que l'allemagne, soit environ 11,3 % du PIB contre 9,8% (on est sur des chiffres Pre covid)
Bref, le diagnostic est assez implacable, bureaucratie et mauvaise gestionGrand maître du lien affilié
-
01/07/2022, 23h29 #4420
Ha, les sources tirées des bons petits sites néo-libéraux, ceux là même qui prônent les stratégies qui ont liquidé l’hôpital public depuis des décennies. Le tout écrit par un M2 en « ingénierie financière » ...

Déjà passons sur le fait que c'est le taux d'administratifs que tu montres. Qui est élevé parce que l’hôpital a justement été transformé en usine à traquer les couts. Justement dans l'optique de le libéraliser. Avec objectif d'indépendance par établissement, donc moindre cout traqué au centime etc pour plus « d'efficacité », puis automatiquement investissement uniquement dans les secteurs « rentable » de la santé en laissant crever les autres.
C'est ça le magnifique résultat de calquer une philosophie d'entreprise sur un service de santé...
Enfin, un taux n'a que peu à voir avec une valeur absolue. (si tu diminue le nombre de soignant par hôpitaux ou par patient tu obtiens mécaniquement plus d'administratif, par exemple, donc ce taux n'a que très peu de valeur informative).
Prenons quelques sources légèrement plus fiables :
L’hôpital, le jour d'après, par André Grimaldi (professeur émérite au centre hospitalier universitaire Pitié-Salpêtrière (Paris) et Frédéric Pierru : sociologue, chercheur au Centre national de la recherche scientifique)
Spoiler Alert!
Quelques graphiques :
Spoiler Alert!
Sinon bon, nul besoin de chiffres : il suffit d'aller aux urgences pour se rendre compte de l'état de délabrement de la chose.
-> https://www.ouest-france.fr/sante/ca...5-c765ae49fc18
-> https://www.francetvinfo.fr/sante/ho...e_5146987.html
Donc non, il y a clairement un manque de moyen, de personnel, et il faut arrêter avec cette volonté contre-productive de modèle d'entreprise et de marché sur une structure qui n'est pas là pour ça.
-
01/07/2022, 23h46 #4421
Surtout que je n'arrive pas trop à savoir d’où les données sont prise (c'est le problème de ne pas citer totalement les source) sur l'OCDE j'ai trouvé juste ça rapidement.

https://www.oecd-ilibrary.org/sites/...ntentType=book
Ça ne donne pas du tout le graphique du m2 de tompalmer (ou c'est du cherry picking), je n'arrive pas à faire la diff entre medecin et autres niveau couleur.
(ou c'est du cherry picking), je n'arrive pas à faire la diff entre medecin et autres niveau couleur.
Je suppose que le haut et autre et que le bas est médecin et que donc c'est un peu foireux le découpage que nous à fait l'iref.Dernière modification par Laya ; 01/07/2022 à 23h59.
"Les faits sont têtus."
-
01/07/2022, 23h51 #4422
EDIT: Grilled par Laya et Nilsou (où on a d'ailleurs des chiffres contradictoires
 enfin plutôt qui comptent des grandeurs différentes)
enfin plutôt qui comptent des grandeurs différentes)
Certes mais est-ce que l'Allemagne à les mêmes besoins de santé que la France? la démographie des deux pays sont assez différentes. Le système de santé est lui aussi assez différent. Peut t'être que la charge administrative se repose plus sur les communes ou les Länders qui ne sont pas comptabilisé dans le personnel hospitalier?
et bon moi aussi j'ai des graphiques:
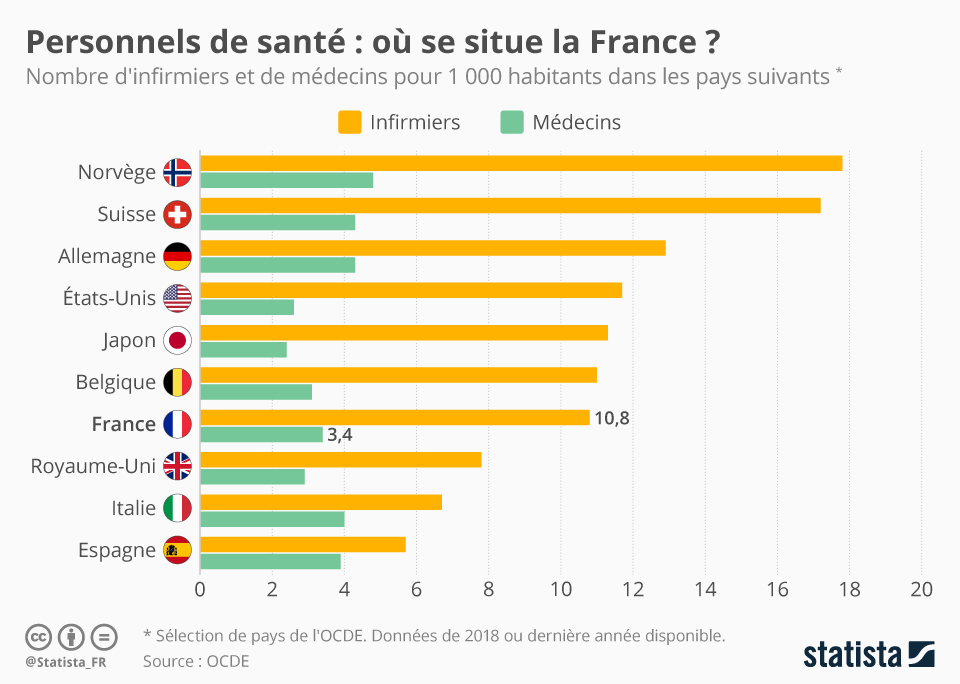
https://fr.statista.com/infographie/...-par-habitant/
A priori (les chiffres datent un peu) il y a quand même plus de personnel de santé en Allemagne (et c'est pas sûr que les hôpitaux soient mieux là-bas) alors que l'article que tu as posté suggère que ce n'est pas le nombre d'infirmier le problème...
Mon bon sens me dit quand même que des urgences surchargés est synonyme d'un manque de personnel et de moyens (que ça soit à l’hôpital ou ailleurs). Et je ne pense pas que supprimer du personnel, même administratif, supprimerais de la charge de travail bien au contraire. Il y a peut t'être aussi de l'argent mal utilisé ou ponctionné par les sous-traitants mais le manque de personnel existe...
Enfin comme d'hab, il vaut mieux être suisse.Dernière modification par Witchy ; 02/07/2022 à 00h12.
-
02/07/2022, 00h14 #4423
Ils isolent les "autres personnels", et attention tu as les donnees de 2021 donc post covid
Il y avait aussi la stat de l'APHP : 1500 personnes qui ne sont la que pour gérer le ticket modérateur (en région parisienne seulement donc)
Le diagnostic est le même, il y a pas assez de soignants mais c'est pas lie a un sous investissement dans la sante, vu le pognon qui y est mis. Ce qui remonte des medecins eux meme, ce sont des problemes administratifs.Mon bon sens me dit quand même que des urgences surchargés est synonyme d'un manque de personnel et de moyens (que ça soit à l’hôpital ou ailleurs). Et je ne pense pas que supprimer du personnel, même administratif, supprimerais de la charge de travail bien au contraire. Il y a peut t'être aussi de l'argent mal utilisé ou ponctionné par les sous-traitants mais le manque de personnel existe...
Et tout ca n'est pas contradictoire avec les arguments de Nilsou qui sont répétés Ad Naauseam, tout ce qu'on dit c'est qu'avec le pognon dépense dans la sante, ca devrait mieux marcher. On vise pas forcement le meilleur systeme du monde, mais un truc qui tourne un peu mieux du cote des soignants.
Enfin il faut pas tout confondre, on critique des pseudos politiques libérales, mais en fait c'est juste du Management débile, ce qui est totalement different. Parce que des systèmes de sante plus libéraux, il suffit d'aller a l'étranger pour en voir des vrais, qui ne sont pas fantasmes, et ils marchent souvent très bien si on retire le cas des US qui est notoirement FUBARGrand maître du lien affilié
-
02/07/2022, 00h37 #4424
L'argent ne se perds pas. Toute la question est où il va, dans les soins ou dans le privé qui vit autour de l'hôpital? Je ne pense pas que les salaires des administratifs suffissent à eux seuls pour expliquer la mauvaise utilisation de l'argent. J'ai en tête un exemple qui date d'il y a un moment d'un truc que j'ai vu à la télé (super source je sais
 ) qui disais qu'une partie de l'augmentation des frais venait de la gestion immobilière qui passait de propriétaire à locataire, ou alors par des acquisitions avec des prêts qui avaient des intérêts trop chers. Cet argent qui payait les intérêts n'allais pas dans les soins ou l'administratif.
) qui disais qu'une partie de l'augmentation des frais venait de la gestion immobilière qui passait de propriétaire à locataire, ou alors par des acquisitions avec des prêts qui avaient des intérêts trop chers. Cet argent qui payait les intérêts n'allais pas dans les soins ou l'administratif.
Je pense que comme tout les services publics (et même les entreprises françaises en général), l'hôpital est victime du copinage et de la ponction des entreprises sur ce marché public. Une privatisation ne ferait qu’aggravé le problème car, pour que le privé accepte de prendre en charge la santé, il faudra qu'il prennent plus de marge que ce qu'il a actuellement. Ça ferait qu'il y aurait encore moins d'argent allant effectivement dans les soins.
-
02/07/2022, 00h44 #4425
Le plus faible taux de 'non soignants' c'est peut-être du aussi à une tendance à l'externalisation des services supports, de plus en plus confiés à des sociétés externes (je ne nomme que des exemples).
-Sodexo pour les cuisines
-Cofely pour les services techniques
-Fiducial pour les agents de sécurité
-Elior pour le bionettoyage (ASH)
-Elis/Kalyge pour la lingerie...
Tout ce personnel était autrefois employé par les établissements de santé... et sont maintenant des salariés de droit privé dans des boîtes qui ne sont pas forcément connues pour leurs bonnes conditions de travail.
Dans les hôpitaux publics tout n'est pas encore externalisé, mais c'est une tendance très actuelle (le CHU de Bordeaux a passé un contrat avec Elior fin 2020), dans le privé (lucratif comme non lucratif) tout ce qui pouvait être externalisé l'est depuis bien longtemps.
Et ne tapons pas trop sur le personnel administratif : les agents d'accueil, ceux qui s'occupent des archives, de la facturation, du tiers-payant, les secrétaires médicales... sans ces personnels, il serait bien compliqué pour les soignants de bosser correctement, sans même parler du confort du patient (les services de consultation sans personne à l'accueil c'est pas très chaleureux pour un patient âgé qui ne connait pas les lieux).
Par contre il y a un taux d'encadrement très élevé, et c'est dans ces catégories de personnel qu'on peut parler de multiples couches administratives...
Chez nous on a un taux d'encadrement de 1 cadre pour 6 employés... sachant que nos cadres de santé encadrent plus d'une vingtaine de soignants, pour faire redescendre la moyenne à 6 c'est qu'il doit y avoir pas mal de cadres qui n'encadrent pas grand monde.
Le fait d'avoir pas mal des obligations du public, tout en ayant les contraintes d'une société privée, ça oblige à chercher les solutions les plus pratiques et/ou les moins couteuses.
Et comme nous ne sommes pas fonctionnaires, en situation de pénurie le personnel n'a aucun scrupule à démissionner pour aller voir si c'est pas mieux payé ou moins dur ailleurs.
Pour les heures supp sollicitées par la direction (genre rester 2h de plus ou revenir faire une journée de plus), chez nous c'est soit récupéré, soit payé en heures supp, au choix du salarié (faut surtout pas oublier de préciser qu'on veut que ce soit payé en heures supp, sinon par défaut c'est "à récupérer" ).
-
02/07/2022, 01h21 #4426
Je me permets de répondre à ça parce qu'il y a un nombre qu'on entend peu, et que beaucoup de gens ont du mal à intégrer de ce fait.
On va faire un quizz : sans regarder les courbes, au jugé, quel est le seuil le plus bas du nombre d'hospitalisations pour covid depuis l'hiver dernier à votre avis ?
Attention, je parle bien d'hospitalisations pour covid (pas avec covid) et d'hospitalisations simultanées, pas d'admissions à l'hôpital. À mon avis la réponse en étonnera plus d'un et surtout, les courbes disent l'inverse de ce que dit tompalmer. Les hospitalisations pour covid sont bien un souci primordial pour l'hôpital, en particulier DEPUIS l'hiver dernier... et en plus de tous les autres.
-
02/07/2022, 02h43 #4427
C'est les chiffres des rea qui font foi, si les gens sont hospitalises de facon mineure mais ne vont pas en rea, c'est qu'il y a de la marge, a moins que la doctrine ait changé mais je suis pas au courant.
D'autant qu'apres verification, j'avais sous estime de 1000 cas près, et compare a ce que la france a vecu en 2020 et 2021 c'est largement gérable.
Si on nous dit désormais que les hôpitaux ont perdu la moitie de leur capacite depuis l'année dernière, ok, mais j'ai pas entendu ca
Je pense que tu dois dézoomer, parce que si tu prends comme référence la vague Omicron, on était déjà dans un autre paradigme avec des chiffres décorrélés et des symptômes plus légers, des temps d'hospitalisons moindre également.
Maintenant j'ai pas nie que l'hôpital était mal en point et qu'il y a certainement de la fatigue accumulée, mais on peut pas vraiment mieux faireDernière modification par tompalmer ; 02/07/2022 à 03h05.
Grand maître du lien affilié
-
02/07/2022, 09h58 #4428
C'est marrant, le discours "j'assume" [mon égoïsme ranafout' des conséquences] correspond exactement aux usages de ce terme par les politiciens, lorsqu'ils tiennent un discours ou prennent une décision dont les autres (ici par ex les immuno déprimés ou les pas de bol) paieront les pots cassés.
Assaisonné d'un petit même pas peur qui sous entend que mettre les masques dans les lieux clos bondés, beb c'est être un petit froussard.
Et le plus magique : j'attends que l'Etat m'oblige à le faire.
La combo all-in.
-
02/07/2022, 10h30 #4429
La réponse individuelle est non pour probablement tout le monde.
La réponse collective d'après les dernières élections est manifestement "oui, si ça peut nous rendre la France du Général de Gaulle."
Là où la vie est quand même bien faite, c'est que ce choix est fait en bonne partie par des personnes âgées et donc concernée au premier chef.
-
02/07/2022, 11h18 #4430
C'est ce que j'allais dire, n'oublions pas que nous sommes un pays de vieux.
ZzZzZzZzZz
-
02/07/2022, 12h09 #4431
Donc les 10 000+ hospitalisés en permanence pour COVID depuis décembre n'ont pas d'incidence sur le fonctionnement de l'hôpital, en plus de la fatigue que ça engendre.
Eh beh mon coco, je te souhaite pas de devoir aller aux urgences pour une fracture (auquel cas, je doute qu'une place en réa te sera très utile...) !
-
02/07/2022, 12h12 #4432
C'est normal, parce que c'est difficile.
Même pour les études franco-françaises, en vrai le personnel médical fait de l'administratif une partie de son temps. Il y a également des soignants détachés en tant que personnel administratif (temps plein) comptant comme administratif, mais sont des soignants. Les hopitaux publics ne font pas de comptabilité analytique de manière systématique, donc en France du moins, on navigue un peu dans le flou.
-
02/07/2022, 15h31 #4433
Ben c'est le revers de la médaille étatique. Quand l’État s'occupe de tout, faut pas s'étonner que l'on attende les instructions de l’État avant de bouger. Tant que l’État ne dit pas que c'est nécessaire, ben ce n'est pas nécessaire donc on ne le fait pas. Par contre lorsque l’État dit qu'il faut le faire, presque tout le monde le fait (il y a toujours des connards wanabee-rebelles bien sûr).
Tu ne peux pas avoir à la fois un État qui régente tout et une responsabilité individuelle forte, le premier étouffe forcément la deuxième. C'est soit le beurre, soit l'argent du beurre
-
02/07/2022, 16h34 #4434Roxx0r

Finalement, je n'ai pas réussi à passer entre les gouttes une nouvelle fois, mon test antigénique de tout à l'heure est positif. Comme quoi, ma remise des diplômes du week-end dernier où trois promotions se sont croisées était peut-être un peu à risque

Par contre j'en veux un peu à mon auto-test. J'ai commencé à avoir une légère toux (sans fièvre) mercredi, puis de la fièvre jeudi matin. Avant d'aller travailler, j'ai fait un auto-test, négatif. Je suis donc allé tranquillement travailler le reste de la semaine (masqué quand même), alors que je devais être déjà covid positif. Maintenant il va falloir que je déclare cas contact la moitié de mon équipe…
Vous savez quelle est la procédure quand on est malade ? Jusqu'à quand est-on sensé être confiné ? Je peux rester sous paracétamol jusqu'à ce que la fièvre retombe ?
-
02/07/2022, 20h59 #4435
Tu confirmes avec un PCR et puis tu t'isoles 7 jours pleins à compter de l'apparition des symptômes (je dirais jeudi dans ton cas) si tu es pleinement vacciné, 10 jours si tu ne l'es pas. Tu peux sortir d'isolement de manière anticipée à partir du 5ème jour si tu es testé négatif ET si tu n'as plus de symptômes depuis 48h.
Pour tenir le coup, paracétamol, boire beaucoup d'eau, éventuellement un sirop pour la toux en cas d'irritation de la gorge (ça arrive vite à force de tousser) mais pas grand chose d'autre à faire, à moins d'avoir des complications. Surveille la fièvre et appelle ton médecin (ou le 15 à défaut) si jamais ça devient inquiétant.
-
02/07/2022, 21h04 #4436
-
02/07/2022, 21h06 #4437
Oui exact, j'ai confondu antigénique et autotest.
Sinon : https://www.ameli.fr/assure/covid-19...if-au-covid-19
-
02/07/2022, 21h07 #4438
A partir du moment ou l'assurance maladie est prévenue que tu as le covid (tu recois plein de SMS), ce qui est fait automatiquement si tu as fait un test en pharmacie ou labo, il n'y a plus rien de spécial à faire.
Si tu attends 7 jours depuis le début des symptomes, tu peux ressortir sans test.Général de canapé : Jamais devant, toujours vivant !
-
05/07/2022, 20h54 #4439
https://www.francetvinfo.fr/sante/ma...e_5239837.html
Youpi c'est reparti, et de redoutables mesures sont prises.
En effet, dans les transports en commun en IDF, des messages enregistrés recommandent le port du masque.
Hop, circulez m'sieurs dames !
-
05/07/2022, 21h23 #4440Banni

Ça en est où dans les hôpitaux ?




 Répondre avec citation
Répondre avec citation